Piel atópica, guía completa para aliviar la dermatitis atópica
La dermatitis atópica puede ser una condición frustrante y difícil de manejar para las personas que la padecen. En esta guía completa, quiero que conozcas un poquito más qué es la piel atópica, sus causas, síntomas y los tratamientos más efectivos para aliviarla.
Espero que te sea de ayuda y por supuesto no te olvides nunca de consultar con tu dermatólogo y ponerte en manos de profesionales.
¿Cómo puedo saber si tengo la piel atópica? Síntomas de la piel atópica
La piel atópica, también conocida como dermatitis atópica, es una enfermedad inflamatoria crónica que provoca sequedad extrema, picazón intensa y erupciones recurrentes. Aunque afecta principalmente a niños pequeños, puede persistir o aparecer en la edad adulta.

Si tienes la piel atópica notarás los siguientes síntomas:
- Sequedad excesiva y descamación
- Enrojecimiento e inflamación
- Picor severo, especialmente por la noche
- Eccemas o parches de piel irritada
- Hipersensibilidad a irritantes externos
Para identificar la piel atópica, es importante observar:
- Manchas rojizas o marrones grisáceas, sobre todo en pliegues de articulaciones y rostro
- Engrosamiento de la piel en zonas crónicamente afectadas
- Pequeñas protuberancias que pueden supurar al rascarse
- Empeoramiento con ciertos desencadenantes como estrés o cambios de temperatura
La dermatitis atópica se caracteriza por su naturaleza cíclica, alternando períodos de brotes y remisiones. Los síntomas suelen aparecer antes de los 5 años, pero pueden manifestarse a cualquier edad.
Es importante consultar a un dermatólogo para obtener un diagnóstico preciso, ya que la piel atópica puede confundirse con otras afecciones cutáneas. El especialista evaluará los síntomas, examinará la piel y revisará el historial familiar, considerando el componente genético de esta condición.
Causas y factores desencadenantes de la dermatitis atópica
La dermatitis atópica es una enfermedad compleja cuyo origen no se atribuye a una única causa. Sin embargo, se han identificado diversos factores que contribuyen a su desarrollo y exacerbación:
Factores genéticos
Mayor probabilidad si uno o ambos padres padecen la enfermedad
Relación con variaciones genéticas que afectan la función barrera de la piel
Factores inmunológicos
Respuesta exagerada frente a alérgenos ambientales
Mayor producción de anticuerpos IgE y citocinas inflamatorias
Factores ambientales
Alérgenos como ácaros, polen o caspa animal
Irritantes como jabones fuertes o tejidos ásperos
Cambios bruscos de temperatura o climas extremos
Contaminación ambiental
Estrés y factores emocionales
El estado emocional influye significativamente:
El estrés es un desencadenante común de brotes
La ansiedad puede empeorar los síntomas
Alteraciones en la barrera cutánea
Déficit de proteínas estructurales como la filagrina
Alteración en la composición de lípidos epidérmicos
Mayor pérdida de agua transepidérmica
Factores microbianos
Colonización excesiva por Staphylococcus aureus
Desequilibrio en la diversidad microbiana de la piel
Factores hormonales
Exacerbaciones durante la pubertad o el embarazo
Fluctuaciones relacionadas con el ciclo menstrual
Comprender estos factores es crucial para el manejo efectivo de la dermatitis atópica. Un enfoque integral que aborde múltiples aspectos puede ayudar a prevenir y controlar los brotes.
Tipos de dermatitis atópica y sus síntomas
La dermatitis atópica se manifiesta de diferentes formas según su gravedad y localización. Los principales tipos incluyen:
Dermatitis atópica leve
Pequeñas áreas de piel seca y con picazón
Enrojecimiento ocasional
Brotes poco frecuentes y de corta duración
Dermatitis atópica moderada
Áreas más extensas de piel afectada
Picazón más intensa y frecuente
Aparición de eccemas
Brotes más prolongados y recurrentes
Dermatitis atópica grave
Extensas zonas de piel inflamada y enrojecida
Picazón intensa y constante
Formación de costras y posibles infecciones
Alteraciones del sueño debido al prurito
Dermatitis atópica localizada
Dermatitis atópica en codos: Afecta la zona de flexión
Facial: Aparece en mejillas y frente, especialmente en bebés
En manos: Común en adultos, afecta el dorso
Dermatitis atópica con granos
Pequeñas protuberancias o pápulas
Vesículas que pueden supurar si se rascan
Aspecto similar al acné, pero causado por inflamación atópica
Es importante destacar que los síntomas varían significativamente entre individuos y a lo largo del tiempo. Un dermatólogo puede ayudar a identificar el tipo específico y recomendar el tratamiento más adecuado.
Consejos para mejorar la piel atópica
El tratamiento de la piel atópica requiere un enfoque integral que combine cuidados diarios y medicamentos específicos. Los pilares fundamentales incluyen:
Hidratación intensiva
Usar cremas o ungüentos sin fragancia al menos 2 veces al día
Aplicar productos inmediatamente después del baño, sobre piel húmeda
Optar por fórmulas con ceramidas o ácidos grasos para reparar la piel

Medicamentos tópicos
Corticoides de potencia adecuada para controlar la inflamación
Inhibidores de la calcineurina como tacrolimus o pimecrolimus
Crisaborole, un inhibidor de la fosfodiesterasa 4
Terapias sistémicas
Inmunosupresores como ciclosporina o metotrexato
Biológicos como dupilumab, que actúa sobre la respuesta inmune
Antihistamínicos orales para controlar el prurito
Cuidados complementarios
Baños cortos con agua tibia y limpiadores suaves
Identificación y evitación de factores desencadenantes
Uso de ropa de algodón y evitar materiales irritantes
Mantener las uñas cortas para evitar lesiones por rascado
Terapias alternativas
Fototerapia con luz ultravioleta
Aceites naturales como el de coco o girasol
Suplementos probióticos
Técnicas de relajación para manejar el estrés
Es fundamental consultar con un dermatólogo para diseñar un plan de tratamiento personalizado, ya que la eficacia puede variar según cada caso. Un enfoque combinado y consistente suele ofrecer los mejores resultados en el control de esta condición crónica.
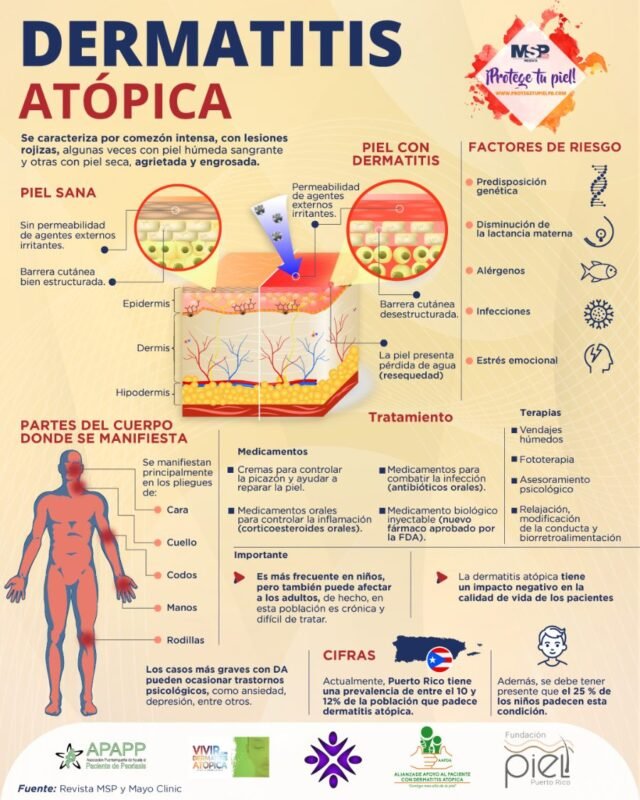
Con estos consejos de prevención y manejo, muchas personas con dermatitis atópica pueden reducir la frecuencia y severidad de los brotes, mejorando su calidad de vida. Es importante consultar con un dermatólogo para desarrollar un plan de tratamiento personalizado y efectivo.






